心房細動の治療法
こんにちは!
秋風が心地よい季節になってきた一方で、朝方の血圧が少しずつ上がってきている患者さんが少なからず増えてきました。
運動にはもってこいの季節ですので、ぜひ散歩など有酸素運動に取り組みましょう!
では今回は、脳梗塞の原因となりうる不整脈として有名な心房細動の”治療法”について説明したいと思います。
尚、当記事を5分程度の動画にまとめてみましたので、もしよろしければ、こちらもご参考にしてみて下さい♪
※ 無音でご視聴可能な動画となっております。
*********************************************
心房細動が見つかった場合は、”心房細動の原因”を調べ、その原因に対して治療を行うことが基本の治療となることはこちらの記事で説明しましたが、ここでは”心房細動そのもの”に対する治療法について、説明したいと思います。
”心房細動そのもの”に対する治療法は、
A)抗凝固療法
B)レートコントロール
C)リズムコントロール
の大きく3つに分類されます。
そこで、これら3つについて、いつも通りイラストで分かりやすくまとめてみました。

このイラスト図をもとに、心房細動の治療法について説明していきたいと思います。
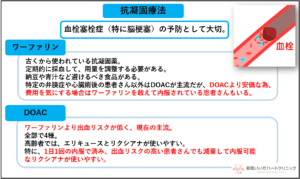
抗凝固療法
心房細動は、血栓(血の塊)を生じやすい不整脈としてテレビでも良く取り上げられています。
心臓の中に血栓が出来て、それが頭に飛ぶと脳梗塞を発症します。
そこで、血栓が出来やすい背景のある患者さんでは(年齢や高血圧、糖尿病などの既往から判断)、血栓形成の予防目的に血をさらさらにする薬を内服します。
お薬としては、従来よりワーファリンが用いられていましたが、定期的に採血して用量を調整する必要がある点や、納豆や青汁など避けるべき食品がある点などから、最近はDOAC(ドアック)と呼ばれる抗凝固薬の方が推奨されています。
DOACにはプラザキサ・イグザレルト・エリキュース・リクシアナの4種類がありますが、ご高齢の方では出血リスクが低いエリキュース・リクシアナがよく選ばれる印象があります。
このうち、リクシアナは1日1回内服で良く、80歳以上の出血リスクの高い患者さんでは用量をさらに減量して使えるようになった為、今後はさらに処方される頻度が増えてくるのではないかと考えられます。
尚、DOACはワーファリンに比べてやや高い為、費用を気にされる患者さんは、敢えてワーファリンを選択することもあります。
また、リウマチ性僧帽弁狭窄症や機械弁術後の患者さんでは、DOACを内服できない為、敢えてワーファリンを内服します(今後適応拡大される可能性は大いにあります)。
したがって、抗凝固療法導入前には心エコーでリウマチ性僧帽弁狭窄症が隠れていないかの確認が必須となります。
レートコントロール
心房細動で患者さんがまず初めに困るのは動悸症状です。
したがって、まずはこの動悸症状を緩和させてあげるのが医師の役目でもあります。
心房細動は基本的に脈が速くなりますので、心臓を休ませて脈を遅くさせるβ blockerというお薬が第一選択として用いられます。
β blockerには、メインテート(ビソプロロール)とアーチスト(カルベジロール)が主に用いられますが、レートコントロールのみを目的とする場合は、メインテートがより効果的です。
ただし、心臓の機能が低下している患者さんに通常用量で開始すると、心不全悪化をきたすリスクがある為、導入前には必ず心エコーで心機能の評価を行うことが必須です。
ジギタリスは、心臓の機能が低下している患者さんでも使いやすいのが特徴ですが、定期で内服すると心房細動が固定化しやすくなる(止まりにくくなる)という報告があります。労作時の脈拍もあまり下げないので、動悸感が残りやすいのも特徴です。
ワソランは、β blockerより半減期が短い為、症状に合わせて微調整しやすいのですが、血圧が下がりやすく心保護作用もない点から、第一選択薬とはなっていません。
尚、目標の心拍数については確定したものはありませんので、患者さんの症状の程度や心臓の負担の程度(BNPや心エコー所見など)などを見ながら、患者さん毎に適切な心拍数を探っていく形になります。

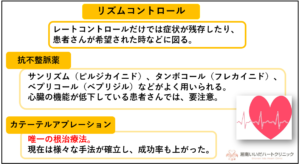
リズムコントロール
心房細動はその状態が維持されると、じわじわと心臓に負担がかかり、いずれ弁膜症を発症して心不全に至る患者さんはよく経験します。
したがって、心房細動と今後ずっと付き合っていく治療方針をとられた患者さんはレートコントロールのみでも良いですが、レートコントロールしても症状が残存したり、長期的視野を見据えて根治療法を望まれる患者さんでは、心房細動を止める=リズムコントロールを行います。
リズムコントロールの方法としては、まずは抗不整脈薬を用います。
サンリズム(ピルジカイニド)・タンボコール(フレカイニド)が良く用いられ、難治例ではベプリコール(べプリジル)が用いられることも多くなっている印象を受けますが、いずれにしても、心臓の機能が低下している患者さんでは、心不全悪化をきたすリスクがある為、使用には注意が必要です。
薬でもなかなか止まらなかったり再発を繰り返す場合、また患者さんが希望される場合には、カテーテルアブレーションという根治療法もあります。
現在はクライオバルーンやレーザーバルーンなど、多くのアブレーションの手法が確立しており、成功率も上がっています。
したがって、当院では患者さんと良く相談しながら、アブレーションへの紹介も積極的に検討しています。
心房細動の治療方針は、先生によっても考え方や進め方が様々ですが、当院では患者さんが悩まずに快適な人生を送れるような治療方針を考えております。
心房細動のことでお困りのことがありましたら遠慮なく当院までご相談下さい!
※ 当記事は患者さんへの分かりやすさを最大の優先事項としている為、薬の細かな作用機序や例外事項などは一部省略しております。



コメント
61歳男性です。7月1日に卓球をやってて、発作性心房細動を発症しました。初めてです。発症後近隣の病院に受診し、心電図から心房細動と診断されました。発作を抑えるためワソラン錠を処方されましたが、1錠だけ服用しただけでした。血圧と脈拍は落ち着いてきたので、特に薬は他には処方されませんでした。しかし、動悸や息苦しさや不快感が全然取れず、1週間後に他の病院を紹介していただき、そこで精密検査を受けて、同じ心房細動の診断を受けました。脳梗塞が心配なので、エリキュースとタンボコールを処方されました。現在も飲み続けています。病院は、アブレーションを勧めています。早い方が再発が少ないからだそうです。発作が頻繁に出るようであればアブレーションも考えています。3か月経過して現在発作は出ていません。動悸もありません。目眩や立ちくらみはたまにあります。これは抗不整脈薬のせいもありますか。また、私は、糖尿病もあhba1cは6.0をキープしています。血圧は120の下80前後です。これからも抗凝固薬や抗不整脈薬は飲み続けた方がいいのでしょうか。副作用や心臓に負担がかからないのでしょうか。処方されたからには、服用していますが、アブレーションのタイミングと投薬について、先生の御見解をお聞きしたいです。
初めまして!
ご質問ありがとうございます。
「一般的に」、発作性心房細動は次第に発作頻度が増え、いずれ固定化(常に心房細動の状態)していきます。
発作頻度が増えると次第に左心房という部位のリモデリング(硬く大きくなるイメージ)が進行し、その進行の程度が大きいと、アブレーションの成功率が下がり、再発率が上がります。
したがって、主治医のご助言の通り、現在は早めのアブレーション治療が推奨されることも少なくありませんが、数回の発作で以降全く発作がなくなる患者さんもいらっしゃいますので、実臨床では患者さん個々に経過をみながら治療方針を立てていくのが実情です。
抗凝固薬・抗不整脈薬についても同様で、今後発作を繰り返すのであれば内服を継続しておいた方が良いでしょうし、例えば今後心房細動が固定化してしまうのであれば、抗不整脈薬(タンボコール)を内服する意義は乏しくなります(内服してても心房細動は止まらない状態の為)。
また、カテーテル治療は特にそうなのですが、患者さんが治療に前向きでないと、治療がスムーズに進まないことも少なくありませんので、患者さんの意向も治療方針を決める上で非常に重要なポイントとなります。
したがいまして、心房細動に対するアブレーションのタイミング・内服加療については、その経過を見ながら患者さんとともに相談しながら決めていくのがベストな治療です。
ここでは文章だけでのやり取りで診療をしておりませんので、たっけさんの治療方針について、個別に言及することはできません。
どんな先生も患者さん毎に想い想いに治療方針は考えているものです。
ぜひ一度不安な点は主治医の先生にとことんぶつけてみるのが良いと思います!
※ 当コメントは、いただいた情報に対する”一般論”としてご回答しております。治療方針等につきましては、”必ず”近医または主治医の指導を仰いでいただきますようお願い致します。
詳細なご回答ご助言ありがとうございます。非常にわかりやすくよく理解できました。あれから発作はないですが、このままずっとなければいいと願うだけです。
今後は主治医とよく相談しながら治療に専念します。この度は本当にありがとうございました。
良い方向へ向かうよう願っております!
81才女性、消化器クリニックで心電図の検査でしょう心房細動と言われた脈拍90でした、紹介先の病院で、エコー、心電図検査で、心房細動でした、アブレーション治療をすぐにしないと重症脳梗塞なる説明。すぐアブレーション治療をしないと駄目でしょいか
ご質問ありがとうございます!
「一般的には」”心房細動がある”=”アブレーションをすぐにしないと重症脳梗塞になる”とは限りません。
ただし、あくまで一般論の話であり、何かの事情で抗凝固薬を内服できないとか、血栓イベントの既往があるなど、患者さんのバックグランドによっては、そのような評価をされるケースもあるかと愚考致します。また、担当医がアブレーションを勧めた理由は、その他にもあるかもしれませんので、アブレーション治療に抵抗があるようでしたら、一度担当医に、内服加療の選択肢はないか、ないのであればその理由は何か、聞いてみるのが良いと思います!
※ 当コメントは、いただいた情報に対する”一般論”としてご回答しております。治療方針等につきましては、”必ず”近医または主治医の指導を仰いでいただきますようお願い致します。
どうぞよろしくお願い致します。先日のホルター心電図の解析でかかりつけの循環器医より心房細動が見られた。と告げられました。7秒間ほどらしいのですが、治療を始めるタイミングではないのでしょうか?
何もなければ又、1年後に心電図を。とのことですが、よくなる方向に向かうとは思われませんのでこの時点で治療を始めるとゆうのは性急なのでしょうか?
私は冠動脈にステント治療も受けておりますしプレドニンも服用しておりますので 薬ではなくカテーテルアブレーションを受けることができればいいなと思っております。
年齢は64です。
先生のご意見をお聞かせください。何卒宜しくお願い申し上げます。
初めまして!
ご質問ありがとうございます。
「7秒間」というと、「一般的には」心房細動にしては短すぎる印象を受けます。
上室性期外収縮の頻発が、短時間の心房細動のように見え、実臨床では区別がつきにくい場面もあります。
仮に真の心房細動であったとしても、それを捉えたのが今回のみで、かつ「7秒間」のみであったのであれば、「経過観察しましょう」という主治医の意向も十分理解できます。
ただし、この場では実際の当心電図をみたわけではなく、ホルターをされた経緯等も不明ですので、明瞭な言及は困難です。
もし「よくなる方向に向かうとは思われない」「早期アブレーションをしたいという希望がある」ようでしたら、その旨を主治医に伝え、実際どのように主治医が考えているのか改めて相談してみるのがベターかと考えます。
※ 当コメントは、いただいた情報に対する”一般論”としてご回答しております。治療方針等につきましては、”必ず”近医または主治医の指導を仰いでいただきますようお願い致します。